Κλινική δερματολογία

Συνήθεις δερματοπάθειες
Ερωτήσεις – απαντήσεις
![]()
Ακμή
 Η ακμή είναι μία διαταραχή του εφηβικού κυρίως δέρματος που χαρακτηρίζεται από αλλοιώσεις τύπου βλατίδων, φαγεσώρων και θυλακίτιδας, αυτό που κοινώς αποκαλούμε «σπυράκια». Οι αλλοιώσεις έχουν την τάση να παρουσιάζονται στο πρόσωπο, τον αυχένα και το πάνω τμήμα του σώματος. H μορφή της ακμής, που συνήθως εμφανίζουν οι έφηβοι, ονομάζεται κοινή ακμή (acne vulgaris). H ακμή μπορεί να είναι μη φλεγμονώδης ή φλεγμονώδης (με ερυθρότητα και πρήξιμο).
Η ακμή είναι μία διαταραχή του εφηβικού κυρίως δέρματος που χαρακτηρίζεται από αλλοιώσεις τύπου βλατίδων, φαγεσώρων και θυλακίτιδας, αυτό που κοινώς αποκαλούμε «σπυράκια». Οι αλλοιώσεις έχουν την τάση να παρουσιάζονται στο πρόσωπο, τον αυχένα και το πάνω τμήμα του σώματος. H μορφή της ακμής, που συνήθως εμφανίζουν οι έφηβοι, ονομάζεται κοινή ακμή (acne vulgaris). H ακμή μπορεί να είναι μη φλεγμονώδης ή φλεγμονώδης (με ερυθρότητα και πρήξιμο).
Πώς θα ξέρω αν η ακμή μου είναι ήπια, μέτρια ή βαριά;
Η ήπια ακμή συνήθως εμφανίζεται με ανοικτούς ή κλειστούς φαγέσωρες. Τόσο οι ανοικτοί, όσο και κλειστοί φαγέσωρες, αποτελούν μη φλεγμονώδεις βλάβες της ακμής.
Η μέτρια ακμή περιλαμβάνει όσα αναφέραμε παραπάνω, μαζί με «κόκκινα σπυράκια» ( που ονομάζονται βλατίδες, ή κόκκινα σπυράκια με λευκό κέντρο (που ονομάζονται φλύκταινες). Οι βλατίδες μπορεί να είναι φλεγμονώδεις ή όχι, ενώ οι φλύκταινες είναι πάντα φλεγμονώδεις.
Η βαριά – κυστική ακμή χαρακτηρίζεται συνήθως από οζίδια τα οποία είναι φλεγμονώδη. Τα οζίδια είναι μεγάλα, επώδυνα ογκίδια κάτω από το δέρμα, που μπορούν να συμβάλουν στη δημιουργία ουλών. Η χορήγηση της σωστής θεραπείας έχει ως αποτέλεσμα τον περιορισμό της ανάπτυξης ουλών και τη βελτίωση της όψης του δέρματος.
Τί προκαλεί την ακμή;
Η ακμή είναι ένα πολυπαραγοντικό νόσημα.
Τα πραγματικά αίτιά της είναι τα εξής:
- οι ορμόνες (ανδρογόνα) και ο μεταβολισμός τους στο δέρμα. Σε κάποια άτομα η μεταβολική δραστηριότητα είναι εντονότερη
- η διόγκωση των σμηγματογόνων αδένων (αδένες προσκολλημένοι στους θύλακες των τριχών που παράγουν ελαιώδη συστατικά και στόχο έχουν τη λίπανση του δέρματος)
- η αυξημένη παραγωγή ελαιωδών συστατικών (σμήγμα)
- τα βακτηρίδια (P. acnes).
Η θεραπεία της ακμής
Η πληθώρα φαρμάκων και καλλυντικών που υπάρχουν στην αγορά για τη θεραπεία της ακμής μπορεί να σας ωθήσει να σπαταλήσετε χρήματα και χρόνο δοκιμάζοντας προϊόντα που δεν φέρνουν ικανοποιητικά αποτελέσματα και τελικά να σας δημιουργήσει σύγχυση.
Η δοκιμή διαφόρων κρεμών αμφιβόλου αποτελεσματικότητας συνήθως δεν λύνει το πρόβλημα. Μία επίσκεψη στο δερματολόγο είναι η σωστή επιλογή.
Ο δερματολόγος μπορεί να σας πει για τον τύπο της ακμής σας και να σας συστήσει την καλύτερη θεραπεία γι’ αυτήν.
Θα πρέπει να επισκεφθείτε δερματολόγο, αν:
- τα προϊόντα που χρησιμοποιείτε (χωρίς συνταγή ιατρού) δεν ήταν αποτελεσματικά
- υπάρχουν ουλές ή μεγάλα εξογκώματα κάτω από το δέρμα
- τα οζίδια της ακμής σας πονούν
- το δέρμα σας έχει σκούρες κηλίδες εκεί που υπήρχαν παλιά σπυράκια
- η ακμή, σας προκαλεί αμηχανία ή ντροπή κι έτσι απομακρύνεστε από δραστηριότητες – φιλίες.
Ονυχομυκητίαση
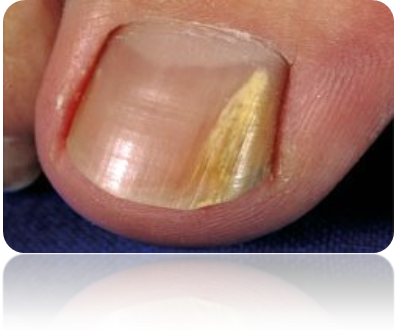
Η ονυχομυκητίαση, είναι μια λοίμωξη που κάνει τα νύχια παχιά, εύθρυπτα και αλλάζει το χρώμα τους σε κιτρινωπό ή σκούρο. Η μόλυνση αρχίζει όταν οι μύκητες εισχωρήσουν κάτω από το νύχι όπου και πολλαπλασιάζονται.
Η ονυχομυκητίαση εμφανίζεται πιο συχνά στα νύχια των ποδιών απ’ ότι στα νύχια των χεριών. Αυτό συμβαίνει διότι τα παπούτσια και οι κάλτσες δημιουργούν ένα ζεστό και υγρό περιβάλλον που ευνοεί την ανάπτυξη των μυκήτων.
Τα δερματόφυτα, ένα κοινό είδος μυκήτων, μεταδίδονται σε πολλά συνηθισμένα μέρη όπως: γύρω από πισίνες, στα λουτρά, στην αμμουδιά ακόμη και στον κήπο. Είναι επίσης πιθανό να μολυνθούμε από μύκητες αν χρησιμοποιήσουμε στα νύχια των χεριών ή των ποδιών μας μη αποστειρωμένα εργαλεία (μανικιούρ, πεντικιούρ), τα οποία έχουν προηγουμένως χρησιμοποιηθεί από κάποιον άλλον που έχει μολυνθεί.
Τις περισσότερες φορές η ονυχομυκητίαση αρχίζει όταν τα δερματόφυτα εισχωρήσουν κάτω από το νύχι μετά από έναν τραυματισμό, αν για παράδειγμα πέσει ένα βαρύ αντικείμενο στο πόδι μας, σκοντάψουμε κάπου ή κόψουμε τα νύχια μας πολύ κοντά.
Η ονυχομυκητίαση δεν σχετίζεται ιδιαίτερα με την προσωπική υγιεινή. Πολύ απλά πράγματα, όπως ένα χτύπημα στο νύχι ή τα στενά παπούτσια, μπορεί να αδυνατίσουν το νύχι και να εκθέσουν την κοίτη του στους μύκητες.
Αν δεν αντιμετωπισθεί με αποτελεσματική θεραπεία, η ονυχομυκητίαση μπορεί να γίνει επώδυνη ή να εξαπλωθεί και σε άλλα νύχια.
Άτομα που πάσχουν από διαβήτη, αγγειακές διαταραχές ή έχουν εξασθενημένο ανοσολογικό σύστημα βρίσκονται σε αυξημένο κίνδυνο. Το ίδιο και οι ηλικιωμένοι.
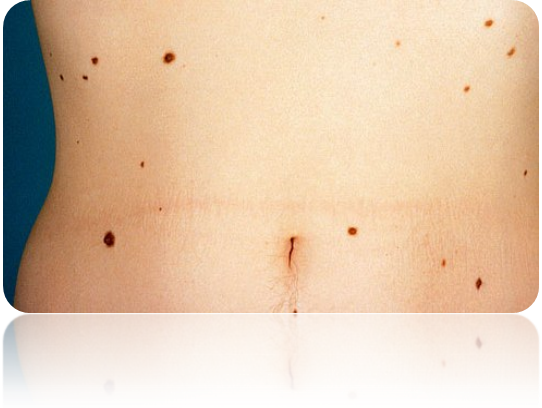
Σπίλοι (κοινώς «ελιές»)
Γενικά για τους δερματικούς όγκους:
Ένα μεγάλο κεφάλαιο της δερματολογίας αποτελούν οι διάφοροι όγκοι που εμφανίζονται στο δέρμα, είτε αυτοί είναι καλοήθεις, είτε κακοήθεις.
Είναι με σιγουριά οι συχνότεροι όγκοι στον άνθρωπο. Η αιτιολογία τους ποικίλει πολύ, όσο και η εμφάνιση τους. Η αντιμετώπιση τους είναι σχεδόν πάντα η αφαίρεση τους και η ιστολογική εξέταση του αφαιρεθέντος υλικού.
Η αυξημένη επίδραση της ηλιακής ακτινοβολίας τα τελευταία χρόνια, λόγω των σοβαρών κλιματολογικών αλλαγών, έχει δυστυχώς αυξήσει την συχνότητα εμφάνισης κάποιων κακοήθων όγκων του δέρματος στον άνθρωπο. Μεγάλη προσπάθεια έχει αναληφθεί από επιστημονικές εταιρείες για την ενημέρωση του κοινού με σκοπό την προφύλαξη από τον ήλιο που αποτελεί βασική αιτία εμφάνισης των όγκων αυτών.
Το μελάνωμα, τα ακανθοκυτταρικά και τα βασικοκυτταρικά καρκινώματα είναι οι συχνότερα εμφανιζόμενοι κακοήθεις όγκοι του δέρματος. Η έγκαιρη διάγνωση του προβλήματος και η άμεση αντιμετώπιση του, αποτελούν τον ακρογωνιαίο λίθο της δερματοχειρουργικής και σώζουν ανθρώπινες ζωές. Η αλλαγή της συμπεριφοράς μιας βλάβης του δέρματος (αιμορραγία, αλλαγή χρώματος, κνησμός, αύξηση του μεγέθους) πρέπει να βάζουν σε υποψία τον καθένα μας και να επισκέπτεται άμεσα το δερματολόγο του. Τα πρώιμα αυτά συμπτώματα μπορούν να σώσουν μια ζωή και να μην επιτρέψουν την εξάπλωση της νόσου αν διαγνωστεί εγκαίρως.
Σπίλοι: διερεύνηση – διάγνωση – βιοψία
 Οι σπίλοι (κοινώς «ελιές») είναι καλοήθεις όγκοι του δέρματος που χωρίζονται σε κατηγορίες ανάλογα με τα ιδιαίτερα χαρακτηριστικά τους. Υπάρχουν σπίλοι, για παράδειγμα, οι οποίοι έχουν διαταραχή στη μετανάστευση των μελανοκυττάρων και ονομάζονται μελαγχρωματικοί και άλλες κατηγορίες στις οποίες τα μελανοκύτταρα δεν συμμετέχουν.
Οι σπίλοι (κοινώς «ελιές») είναι καλοήθεις όγκοι του δέρματος που χωρίζονται σε κατηγορίες ανάλογα με τα ιδιαίτερα χαρακτηριστικά τους. Υπάρχουν σπίλοι, για παράδειγμα, οι οποίοι έχουν διαταραχή στη μετανάστευση των μελανοκυττάρων και ονομάζονται μελαγχρωματικοί και άλλες κατηγορίες στις οποίες τα μελανοκύτταρα δεν συμμετέχουν.
Οι μελαγχρωματικοί σπίλοι πρέπει να ελέγχονται κλινικά σε τακτά διαστήματα και αν υπάρχει υποψία ως προς την εικόνα τους να αφαιρούνται χειρουργικά και να αποστέλλονται για ιστολογική εξέταση. Όταν οι σπίλοι αυτοί αφαιρούνται, υπάρχει πιθανότητα να αποφευχθούν σοβαρά προβλήματα στο μέλλον και να σωθούν ζωές, διότι ορισμένοι από αυτούς, αν παραμείνουν, μπορεί να εξελιχθούν σε μελάνωμα.
Αυτό που προέχει είναι η σωστή κλινική διάγνωση, για να αποφασισθεί αν μπορούν να αφαιρεθούν με Laser ή επιβάλλεται η εκτομή και ιστολογική τους εξέταση.
Επιγραμματικά λοιπόν, μπορούμε να πούμε:
- Οι σπίλοι, οι γνωστές μας «ελιές» που μπορεί να έχουμε σε πρόσωπο και σώμα, χωρίζονται σε διάφορες κατηγορίες. Υπάρχουν σπίλοι συνδεσμικοί, μεικτοί, επιδερμικοί κ.ά.
- Είναι χρήσιμο να παρακολουθούμε τους σπίλους μας ανά εξάμηνο σε δερματολόγο ειδικά αν έχουμε κάποιο δυσπλαστικό σπίλο (μη ομοιογενή) λόγω της αυξημένης πιθανότητας που έχει για κακοήθη εξαλλαγή.
- Να χρησιμοποιούμε πάντα τη σωστή αντηλιακή προστασία (ιδίως τα άτομα με μεγάλο αριθμό σπίλων και ανοιχτόχρωμο δέρμα).
- Σε άτομα με πολλούς σπίλους καλό είναι να γίνεται ψηφιακή χαρτογράφηση ή φωτογράφηση των «ύποπτων» σπίλων, για ασφαλέστερη παρακολούθηση.
- Η αφαίρεση ενός σπίλου μπορεί να γίνει για αισθητικούς λόγους, αλλά και προληπτικά σε κάποιες περιπτώσεις αποκλείοντας την πιθανότητα εξαλλαγής του στο μέλλον.
- Πριν από την αφαίρεση ενός σπίλου, γίνεται κλινική εξέταση και δερματοσκόπηση. Έτσι διαπιστώνεται αν ο σπίλος παρουσιάζει καλοήθη εικόνα και μπορεί να αφαιρεθεί χωρίς ιστολογική εξέταση (με CO2 Laser, κρυοχειρουργικά ή με διαθερμοπηξία) ή αν πρέπει να εξαιρεθεί χειρουργικά ώστε να αποσταλεί για βιοψία.
- Η επέμβαση γίνεται με τοπική αναισθησία στο ιατρείο.
Μετά τη χειρουργική αφαίρεση τοποθετούνται μικρά ράμματα ανάλογα του μεγέθους της τομής, τα οποία αφαιρούνται σε 7 – 14 ημέρες, αναλόγως της ανατομικής θέσης.
Σε περίπτωση που ο σπίλος αφαιρεθεί με Laser, συνήθως δεν απαιτούνται ράμματα.
 Τα τελευταία χρόνια η ιατρική τεχνολογία έχει προσφέρει πολλά στη διάγνωση, με την εισαγωγή μηχανημάτων τα οποία «διαβάζουν» τους σπίλους με τη μέθοδο της δερματοσκόπησης, της χαρτογράφησης και της φασματοφωτομετρίας, με αποτέλεσμα να αποφεύγεται η εκτομή του σπίλου και να παρακολουθείται η πορεία του με απόλυτη ασφάλεια.
Τα τελευταία χρόνια η ιατρική τεχνολογία έχει προσφέρει πολλά στη διάγνωση, με την εισαγωγή μηχανημάτων τα οποία «διαβάζουν» τους σπίλους με τη μέθοδο της δερματοσκόπησης, της χαρτογράφησης και της φασματοφωτομετρίας, με αποτέλεσμα να αποφεύγεται η εκτομή του σπίλου και να παρακολουθείται η πορεία του με απόλυτη ασφάλεια.
Ο δερματολόγος Κος Γεώργιος Ντούφας, ιδιαίτερα ευαισθητοποιημένος στην πρόληψη του καρκίνου του δέρματος, παρέχει κλινική εξέταση, φωτογράφηση και δερματοσκόπηση των σπίλων σας.
Μελάνωμα
 Το μελάνωμα είναι ένας κακοήθης όγκος του δέρματος, ο οποίος συνήθως εμφανίζεται με μια αλλαγή στο μέγεθος, στη μορφή ή στο χρώμα ενός ήδη υπάρχοντος σπίλου (κοινή ελιά). Είναι δυνατόν επίσης να παρουσιαστεί ως νέος σπίλος, ο οποίος είναι μαύρος, σκουρόχρωμες και έχει γενικότερα «ανώμαλη όψη».
Το μελάνωμα είναι ένας κακοήθης όγκος του δέρματος, ο οποίος συνήθως εμφανίζεται με μια αλλαγή στο μέγεθος, στη μορφή ή στο χρώμα ενός ήδη υπάρχοντος σπίλου (κοινή ελιά). Είναι δυνατόν επίσης να παρουσιαστεί ως νέος σπίλος, ο οποίος είναι μαύρος, σκουρόχρωμες και έχει γενικότερα «ανώμαλη όψη».
Άλλα συνήθη συμπτώματα του μελανώματος είναι ο παρατεταμένος κνησμός «φαγούρα», η εμφάνιση λεπτών λεπιών πάνω στη βλάβη ή η αιμορραγία.
Τα ύποπτα σημεία ενός μελανώματος σχηματικά κατηγοριοποιούνται:
A, B, C, D, E, P:
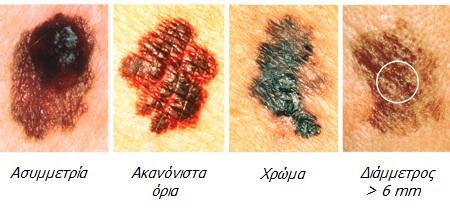
Α = Asymmetry. Ασυμμετρία του σχήματος του σπίλου. Εάν χωρίσουμε τον σπίλο με μία κάθετη νοητή γραμμή στη μέση, τα δύο «μισά» τμήματα δεν είναι όμοια.
Β = Border. Περιφέρεια της βλάβης. Τα όρια της βλάβης είναι συχνά υπερυψωμένα, ακανόνιστα, θολά ή ανώμαλα και η μελάγχρωση επεκτείνεται στο γύρω δέρμα.
C = Color. Το χρώμα της βλάβης δεν είναι ομοιόμορφο. Μπορεί να υπάρχουν διάφορες αποχρώσεις του μαύρου, του καφέ καθώς και περιοχές λευκής, γκρι, κόκκινης , ροζ ή μπλε απόχρωσης.
D = Diameter. Υπάρχει αλλαγή στο μέγεθος (διάμετρος) της βλάβης, συνήθως αύξηση. Τα μελανώματα είναι συνήθως – αλλά όχι πάντα –μεγαλύτερα από τη γόμα ενός μολυβιού (6 χιλιοστά).
Ε = Elevation. Έπαρση του σπίλου, δηλαδή ο σπίλος συνήθως δεν είναι επίπεδος αλλά είναι διογκωμένος και μπορείτε να τον ψηλαφήσετε με το χέρι σας.
P = Pruritus. Κνησμός (κοινή φαγούρα) που είναι ενοχλητική και μπορεί να οδηγήσει σε αιμορραγία του σπίλου.
Αυτοεξέταση
Η αυτοεξέταση του δέρματος αποτελεί βασική σύσταση εκ μέρους των δερματολόγων για την έγκαιρη διάγνωση του μελανώματος.
Με την αυτοεξέταση, ελέγξτε εάν υπάρχουν συγκεκριμένες αλλαγές στο δέρμα σας:
- ένας σπίλος ο οποίος φαίνεται ανώμαλος
- οποιαδήποτε αλλαγή στο μέγεθος, το σχήμα, το χρώμα ή τα όρια ενός σπίλου
- ένας σπίλος που αιμορραγεί
- μια πληγή που «δεν κλείνει»
 Ο καλύτερος χρόνος για να εξετάζετε το δέρμα σας είναι μετά το μπάνιο. Πρέπει να βρίσκεστε σε ένα καλά φωτισμένο δωμάτιο και να χρησιμοποιείτε ένα μεγάλο και ένα φορητό καθρέφτη. Είναι προτιμότερο να αρχίσετε με την εξέταση όλων των εκ γενετής δερματικών βλαβών, των σπίλων και των άλλων κηλίδων, συγκρατώντας την εικόνα τους στη μνήμη σας ή ακόμα και φωτογραφίζοντας αυτούς που σας υπέδειξε ο δερματολόγος σας ως «ύποπτους». Ο έλεγχος πρέπει να γίνεται από το κεφάλι έως τα πόδια.
Ο καλύτερος χρόνος για να εξετάζετε το δέρμα σας είναι μετά το μπάνιο. Πρέπει να βρίσκεστε σε ένα καλά φωτισμένο δωμάτιο και να χρησιμοποιείτε ένα μεγάλο και ένα φορητό καθρέφτη. Είναι προτιμότερο να αρχίσετε με την εξέταση όλων των εκ γενετής δερματικών βλαβών, των σπίλων και των άλλων κηλίδων, συγκρατώντας την εικόνα τους στη μνήμη σας ή ακόμα και φωτογραφίζοντας αυτούς που σας υπέδειξε ο δερματολόγος σας ως «ύποπτους». Ο έλεγχος πρέπει να γίνεται από το κεφάλι έως τα πόδια.
Μην ξεχάσετε να ελέγξετε όλες τις περιοχές του σώματός σας, συμπεριλαμβανομένης της πλάτης, του τριχωτού της κεφαλής, της περιοχής μεταξύ των γλουτών, τα πέλματα, τις παλάμες και την γεννητική περιοχή.
Ένας σπίλος που συγκεντρώνει αρκετά από τα ενοχοποιητικά στοιχεία (A,B,C,D,E,P) θεωρείται ύποπτος και θα πρέπει να ελεγχθεί από τον ειδικό.
Η αλλαγή της όψης ενός σπίλου ή η εμφάνιση ενός νέου δεν σημαίνει ότι πρόκειται για μελάνωμα, όμως η αμέλεια ή η καθυστέρηση της εξέτασης μίας τέτοιας βλάβης μπορεί να επιφέρει δυσάρεστα αποτελέσματα.
Τριχόπτωση
 Οι τρίχες βρίσκονται σχεδόν παντού στο σώμα μας. Είναι νήματα κερατίνης που αναπτύσσονται σε τριχοφόρους θύλακες (οι οποίοι βρίσκονται μέσα στο δέρμα). Το τμήμα της τρίχας που βρίσκεται μέσα στο θύλακα είναι η «ρίζα», ενώ το ορατό τμήμα της ονομάζεται «στέλεχος».
Οι τρίχες βρίσκονται σχεδόν παντού στο σώμα μας. Είναι νήματα κερατίνης που αναπτύσσονται σε τριχοφόρους θύλακες (οι οποίοι βρίσκονται μέσα στο δέρμα). Το τμήμα της τρίχας που βρίσκεται μέσα στο θύλακα είναι η «ρίζα», ενώ το ορατό τμήμα της ονομάζεται «στέλεχος».
Στο σύνολο έχουμε περίπου 5.000.000 τρίχες ενώ στο κεφάλι και ειδικά στο τριχωτό της κεφαλής μας εντοπίζονται 100.000 – 150.000 περίπου τρίχες.
Κάθε τρίχα διάγει έναν καθορισμένο κύκλο ζωής με συγκεκριμένα στάδια εξέλιξης: αναγενής – καταγενής – τελογενής. Σε αυτά τα στάδια η έκθυση, η εξέλιξη, η απόπτωση και η νέου ανάπλαση είναι ατέρμονες διαδικασίες. Οι τρίχες της κεφαλής αυξάνονται κατά μέσο όρο 12 mm – 25 mm και ο χρόνος ζωής τους διαρκεί από 2 έως 6 χρόνια. Όταν μία τρίχα πέφτει αντικαθίσταται από μία νέα τρίχα.
Είναι φυσιολογικό να πέφτουν 50 – 150 τρίχες την ημέρα. Όταν ο ρυθμός πτώσης των τριχών αυξηθεί (τριχόρροια), ανεξάρτητα από την αιτία, αρχίζει να φαίνεται η αραίωση στα μαλλιά της γυναίκας ή του άνδρα.
Εποχιακή ή πρόσκαιρη τριχόπτωση
Το φθινόπωρο τα μαλλιά αρχίζουν να πέφτουν, όπως τα φύλλα των δέντρων. Το αποτέλεσμα αυτό δεν είναι καθόλου ευχάριστο, ενώ πολλές φορές γίνεται ανησυχητικό. Οι λόγοι που πέφτουν τα μαλλιά είναι πολλοί. Υπάρχουν όμως τρόποι για να αποτρέψουμε την πτώση των μαλλιών γι’ αυτό ας δούμε το θέμα αναλυτικά:
Η πτώση των μαλλιών είναι μία φυσιολογική διαδικασία, καθώς έτσι διασφαλίζεται η ανανέωσή τους.
Το φθινόπωρο όμως, παρατηρούμε αύξηση του αριθμού των τριχών που μένουν πάνω στη βούρτσα ή στη μπανιέρα, μετά το λούσιμο.
Αυτή η εποχιακή τριχόπτωση διαρκεί περίπου 6 – 12 εβδομάδες.
Εκτός από την φυσιολογική τριχόπτωση, που δεν είναι καθόλου ανησυχητική, κάποιες φορές τείνουμε να χάνουμε πάρα πολλά μαλλιά για μεγάλη περίοδο, και αυτή η «μη φυσιολογική» τριχόπτωση έχει πολλές αιτίες:
- Πρώτη αιτία είναι το άγχος και η κούραση. Η φυσική και ψυχολογική μας κατάσταση είναι άρτια συνδεδεμένες με την τριχόπτωση, καθώς η κατάθλιψη, η υπερκόπωση, το άγχος και η έλλειψη ύπνου μπορούν να προκαλέσουν σημαντική αραίωση των μαλλιών μας. Οι επιπτώσεις, όμως δεν σταματούν εκεί καθώς και η ποιότητα της τρίχας μπορεί να επηρεαστεί: σπάζει πολύ εύκολα, ξηραίνεται και χάνει τη λάμψη της.
- Οι διατροφικές ανισορροπίες, άλλος ένας παράγοντας που μπορεί να οδηγήσει σε τριχόπτωση. Η τρίχα χρειάζεται βιταμίνες και μεταλλικά στοιχεία για να αναπτυχθεί σωστά, όπως σίδηρο, ψευδάργυρο, βιταμίνες Β2, Β5, Β6, Β8 και αμινοξέα, στοιχεία απαραίτητα τόσο για την υγεία της τρίχας όσο και για την ομορφιά της.
Για να διασφαλίσουμε, λοιπόν, ότι η τρίχα θα μπορέσει να πάρει όλα αυτά τα στοιχεία που χρειάζεται για να είναι υγιής, θα πρέπει να έχουμε μία ισορροπημένη διατροφή.
Φυσικά, κάποια συμπληρώματα διατροφής μπορούν να βοηθήσουν προς αυτή την κατεύθυνση όμως σε καμία περίπτωση δεν μπορούν να αντικαταστήσουν την υγιεινή διατροφή.
Οι εξαντλητικές δίαιτες μπορούν να συμβάλουν κι αυτές στην τριχόπτωση, καθώς τις περισσότερες φορές έχουν καταστρεπτικές συνέπειες για τα μαλλιά και τα νύχια μας. Εάν επιθυμείτε να αδυνατίσετε, είναι καλύτερα να επισκεφθείτε έναν διαιτολόγο – διατροφολόγο, ο οποίος γνωρίζει την επιλογή τροφών που πρέπει να κάνει ώστε να έχετε ένα ισορροπημένο διαιτολόγιο και κατά συνέπεια υγιή μαλλιά.
- Η επόμενη αιτία αφορά περισσότερο στις κυρίες: προφυλάξτε τα μαλλιά σας από τις απότομες αλλαγές. Οι βαφές, το ντεκαπάζ, το δυνατό βούρτσισμα και το συχνό ίσιωμα με το σεσουάρ είναι παράγοντες που κάνουν εύθραυστα τα μαλλιά σας και τη ρίζα τους, με αποτέλεσμα να πέφτουν. Μην τους φέρεστε επιθετικά. Αφήστε τα μαλλιά σας να «αναπνεύσουν» μεταξύ της μίας και της επόμενης βαφής. Αποφύγετε τα πολύ ισχυρά προϊόντα περιποίησης και προτιμήστε ένα καλής ποιότητας σαμπουάν, το οποίο θα ανταποκρίνεται στις ανάγκες των μαλλιών σας.
- Επιπλέον, οι ορμονικές διαταραχές μπορούν να επηρεάσουν την τρίχα μας. Η εφηβεία, η εγκυμοσύνη, η εμμηνόπαυση και ο μη φυσιολογικός εμμηνορυσιακός κύκλος μπορούν να επηρεάσουν την όμορφη κόμη σας. Σε αυτές τις περιπτώσεις μην διστάσετε να ζητήσετε τη συμβουλή του δερματολόγου σας, ο οποίος μπορεί να σας συστήσει κάποιο συμπλήρωμα διατροφής ή κάποια τοπική θεραπεία αναζωογόνησης για να ανακόψει την τριχόπτωση.
Κληρονομική τριχόπτωση
Η κληρονομικότητα επηρεάζει την ευαισθησία ορισμένων τριχοθυλάκων στις ανδρικές ορμόνες και οδηγεί στην ανδρογεννητικού τύπου αλωπεκία που αντιπροσωπεύει το 95% των περιπτώσεων τριχόπτωσης στους άνδρες και το 70% των περιπτώσεων στις γυναίκες.
Πάνω από το 40% των ανδρών, μετά την ηλικία των 30 ετών και ένας στους δύο μετά την ηλικία των 50 ετών, παρουσιάζουν «κληρονομική τριχόπτωση» που καταλήγει σε σημαντική αραίωση των μαλλιών και τη δημιουργία φαλάκρας. Μάλιστα σε ορισμένους άνδρες αυτό το φαινόμενο αρχίζει μετά την εφηβεία.
Στις γυναίκες η κληρονομική αραίωση και λέπτυνση των μαλλιών παρατηρείται μετά την ηλικία των 45 ετών και αγγίζει σχεδόν το 30% του γυναικείου πληθυσμού. Οι θεραπείες που έχουμε διαθέσιμες σήμερα για την ανδρογεννητική αλωπεκία μπορούν να βοηθήσουν ώστε η τριχόπτωση να ανασταλεί σε σημαντικό βαθμό αλλά και να έχουμε γέννηση νέων τριχών όταν είναι δυνατόν (π.χ. νεαροί άνδρες με κληρονομική τριχόπτωση).
Ψωρίαση
 H συχνότητα στο γενικό πληθυσμό είναι 1% – 3%. Στην Ελλάδα έχουμε περίπου 200.000 περιπτώσεις, στις ΗΠΑ περισσότερες από 7.000.000 και σε όλο τον κόσμο πάνω από 120.000.000. Η συχνότητά της είναι ίση μεταξύ των δύο φύλων. Πρωτοεμφανίζεται συνήθως μεταξύ 18 έως 25 ετών, αν και μπορεί να παρουσιαστεί σε οποιαδήποτε ηλικία. Στατιστικά, πάντως, η εμφάνιση κάτω από την ηλικία των 10 ετών είναι εξαιρετικά σπάνια.
H συχνότητα στο γενικό πληθυσμό είναι 1% – 3%. Στην Ελλάδα έχουμε περίπου 200.000 περιπτώσεις, στις ΗΠΑ περισσότερες από 7.000.000 και σε όλο τον κόσμο πάνω από 120.000.000. Η συχνότητά της είναι ίση μεταξύ των δύο φύλων. Πρωτοεμφανίζεται συνήθως μεταξύ 18 έως 25 ετών, αν και μπορεί να παρουσιαστεί σε οποιαδήποτε ηλικία. Στατιστικά, πάντως, η εμφάνιση κάτω από την ηλικία των 10 ετών είναι εξαιρετικά σπάνια.
Είναι μια χρόνια φλεγμονώδης δερματοπάθεια που δεν οφείλεται σε κάποιο μικρόβιο κι επομένως δεν είναι μεταδοτική. Χαρακτηρίζεται κυρίως από ερυθηματώδεις πλάκες που καλύπτονται από αργυρόχροα λέπια. Στις περισσότερες περιπτώσεις η νόσος εξελίσσεται με εναλλαγή εξάρσεων και υφέσεων. Τα περισσότερα περιστατικά, περίπου 80%, είναι ήπιας – μέτριας μορφής.
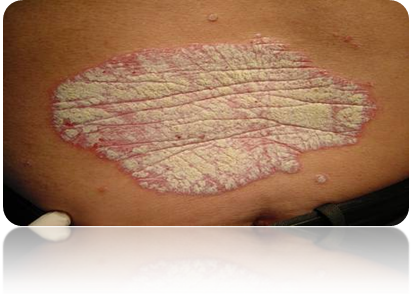 Η ψωρίαση επιδεινώνεται από το έντονο ψυχικό στρες, τις χαμηλές θερμοκρασίες (χειμώνας), την υψηλή κατανάλωση αλκοόλ κ.α.
Η ψωρίαση επιδεινώνεται από το έντονο ψυχικό στρες, τις χαμηλές θερμοκρασίες (χειμώνας), την υψηλή κατανάλωση αλκοόλ κ.α.
Αντίθετα, το καλοκαίρι γενικά βελτιώνεται με την ηλιοέκθεση και την αυξημένη θερμοκρασία του περιβάλλοντος.
Μέχρι σήμερα δεν υπάρχει ριζική αντιμετώπιση της νόσου, υπάρχουν όμως διάφορες θεραπείες που μπορούν να βελτιώσουν σε σημαντικό βαθμό την κατάσταση. Υπάρχουν 3 διαφορετικές κατηγορίες θεραπειών για την ψωρίαση: τοπική (τοπικά κορτικοστεροειδή, καλσιποτριόλη, μαλακτικά), φωτοθεραπεία (PUVA,UVA) και συστηματική θεραπεία (κυκλοσπορίνη, μεθοτρεξάτη, ασιτρετίνη κ.α.).
Η έρευνα των τελευταίων ετών οδήγησε στη δημιουργία των βιολογικών θεραπειών για την ψωρίαση κατά πλάκας. Υπάρχουν 2 κατηγορίες βιολογικών φαρμάκων:
- Αυτή που στοχεύει στα Τ – λεμφοκύτταρα ( efalizumab) και
- Αυτή που στοχεύει στις πρωτεΐνες (κυτοκίνες) που απελευθερώνονται από τα Τ – λεμφοκύτταρα (etanercept, infliximab).
Αυτό που διαφοροποιεί τα βιολογικά φάρμακα από τις υπόλοιπες θεραπείες είναι ότι είναι πιο επιλεκτικά στη δράση τους.
Σε κάθε περίπτωση θα πρέπει να επισκεφθείτε το δερματολόγο σας για να συζητήσετε τους παράγοντες που δύναται να επηρεάσουν τη διαδικασία και το αποτέλεσμα: π.χ. ηλικία, προηγούμενες θεραπείες, προβλήματα υγείας κ.α. και να σας συστήσει την καταλληλότερη θεραπεία για την περίπτωσή σας.
Λεύκη
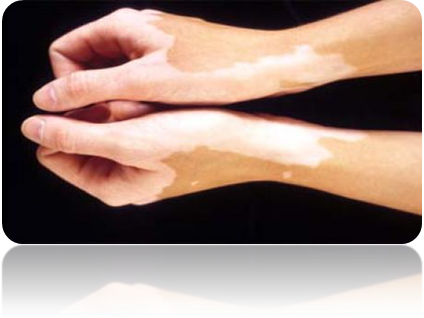 Η λεύκη είναι μία διαταραχή στο χρώμα του δέρματος, η οποία οφείλεται σε καταστροφή των μελανοκυττάρων (κύτταρα που παράγουν μελανίνη). Αποτέλεσμα αυτού του γεγονότος, είναι η εμφάνιση λευκών κηλίδων σε διάφορα σημεία του σώματος.
Η λεύκη είναι μία διαταραχή στο χρώμα του δέρματος, η οποία οφείλεται σε καταστροφή των μελανοκυττάρων (κύτταρα που παράγουν μελανίνη). Αποτέλεσμα αυτού του γεγονότος, είναι η εμφάνιση λευκών κηλίδων σε διάφορα σημεία του σώματος.
Η ασθένεια προσβάλλει 0,5 – 1% του πληθυσμού. Το 50% αυτών, εμφανίζουν την ασθένεια πριν τα 20 τους χρόνια. Προσβάλλει με την ίδια συχνότητα και τα δύο φύλα αλλά και όλες τις φυλές.
Η αιτία της λεύκης είναι άγνωστη. Έχουν διατυπωθεί διάφορες θεωρίες, ενώ υπάρχουν ισχυρές ενδείξεις ότι οι ασθενείς με λεύκη κληρονομούν 3 γονίδια, τα οποία τους κάνουν ευαίσθητους στον αποχρωματισμό του δέρματος.
Η πλέον διαδεδομένη θεωρία για την αιτία της λεύκης, είναι αυτή, η οποία διατυπώνει την άποψη ότι λεύκη είναι αυτοάνοση νόσος, δηλαδή ο ίδιος ο οργανισμός θεωρεί τα μελανοκύτταρα του ξένα, στρέφεται κατά αυτών και τα καταστρέφει μέσω κυτοκινών. Έτσι η λεύκη παρουσιάζεται με μεγαλύτερη συχνότητα σε άτομα που πάσχουν από άλλα αυτοάνοσα νοσήματα όπως γυροειδή αλωπεκία, θυρεοειδοπάθειες κ.α. χωρίς να είναι γνωστός ο λόγος αυτής της συνύπαρξης.
Άλλη θεωρία, διατυπώνει την άποψη ότι τα μελανοκύτταρα, αυτοκαταστρέφονται. Κάποιοι ασθενείς, αναφέρουν την εμφάνιση της λεύκης μετά από κάποιο stress ή έγκαυμα, αλλά αυτά τα γεγονότα είναι μάλλον τυχαία, μια και δεν έχουν τεκμηριωθεί επιστημονικά ως αίτια της λεύκης.
Στο νόσημα φαίνεται να εμπλέκεται και η κληρονομικότητα, αφού τα παιδιά γονιών με λεύκη, έχουν μεγαλύτερη πιθανότητα να την εμφανίσουν κι αυτά (30% των πασχόντων, έχουν κάποιο μέλος της οικογένειας τους με λεύκη).
Η λεύκη παρουσιάζεται συνήθως με 3 μορφές:
Εστιακή μορφή (με κηλίδες σε μία ή σε λίγες περιοχές), τμηματική μορφή με κηλίδες μόνον σε ένα ημιμόριο του σώματος) και γενικευμένη μορφή (η πιο κοινή μορφή, με συμμετρικές κηλίδες και στα 2 ημιμόρια του σώματος). Οι δύο πρώτες μορφές συνήθως δεν επεκτείνονται ενώ για την τρίτη μορφή, δεν υπάρχει πρόβλεψη για την πορεία της.
Ο κύριος στόχος της θεραπείας είναι η βελτίωση της εμφάνισης του ασθενούς. Οι θεραπευτικές προσεγγίσεις είναι συνήθως μακροχρόνιες και η επιλογή του είδους της θεραπείας, εξαρτάται από τον αριθμό των υποχρωμικών περιοχών, το μέγεθος και την εντόπιση τους.
Οι θεραπείες μπορεί να είναι τοπικές ή συστηματικές. Απαραίτητο συμπλήρωμα της θεραπείας, είναι η χρήση αντηλιακών, ικανών να προστατεύουν τον ασθενή από ηλιακά εγκαύματα, αλλά και να μην επιτρέπουν την έντονη αντίθεση του χρώματος μεταξύ φυσιολογικού και πάσχοντος δέρματος. Η επικάλυψη των βλαβών με κάποιο make-up, δεν είναι βλαπτική και εφόσον ο ασθενής το επιλέξει, μπορεί άφοβα να το χρησιμοποιήσει.